شنبه ۲۲ آبان ۹۵ ۱۴:۴۱
ايدز (به انگليسي: AIDS) يا نشانگان اكتسابي كمبود ايمني (به انگليسي: Acquired immune deficiency syndrome)، نوعي بيماري است كه در دستگاه ايمني و توسط ويروس نقص ايمني (HIV) ايجاد ميشود.[۱] بيماري ناشي از ويروس HIV داراي سه مرحله اصلي است. در مرحله اول (عفونت حاد) فرد ممكن است براي مدت كوتاهي بيماري شبه آنفلوآنزايي را تجربه كند. به همين دليل معمولاً اين بيماري تا يك دوره طولاني بدون هيچ علائمي دنبال ميشود كه به اين مرحله از بيماري، دوره نهفتگي گفته ميشود. هر چقدر كه بيماري پيشرفت يابد، تداخل بيشتري با دستگاه ايمني بدن پيدا ميكند و باعث ميشود كه افراد به عفونتهايي مانند عفونت فرصتطلب و تومور دچار شوند، البته معمولاً در افرادي كه دستگاه ايمني آنها به خوبي عمل ميكند تأثيرگذار نيست. در نهايت بيماري زماني وارد مرحله سوم يا ايدز خواهد شد كه شمار سلولهاي CD4+ T به كمتر از ۲۰۰ سلول در هر ميكروليتر برسد.
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
HIV عمدتاً از طريق آميزش جنسي (از جمله مقعدي و حتي دهاني) محافظت نشده، انتقال خون آلوده و سرسوزن آلوده و از مادر به فرزند در طول بارداري، زايمان يا شيردهي منتقل ميگردد.[۲] بعضي از مايعات بدن مانند بزاق و اشك قادر به انتقال HIV نيستند.[۳] پيشگيري از عفونت HIV، عمدتاً از طريق آميزش جنسي امن و برنامه تعويض سرنگ، راه حلي براي جلوگيري از گسترش اين بيماري محسوب ميشوند. هيچگونه درمان يا واكسن وجود ندارد؛ اگر چه درمان ضدويروسي ميتواند باعث كاهش دوره بيماري و اميد به زندگي نزديك به طبيعي گردد. با وجود اين كه درمان ضدويروسي خطر مرگ و عوارض ناشي از اين بيماري را كاهش ميدهد، اما اين داروها گرانقيمت هستند و ممكن است با عوارض جانبي همراه باشند.
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
پژوهشهاي ژنتيكي نشان ميدهند كه HIV در اصل در اوايل قرن بيستم ميلادي در غرب آفريقا جهش يافته و پديد آمده است.[۴] ايدز اولين بار در سال ۱۹۸۱ توسط مركز كنترل و پيشگيري بيماري (CDC) شناخته شد، در حالي كه عامل آن (عفونت HIV) در اوايل آن دهه شناخته شده بود.[۵] از زمان كشف آن تا سال ۲۰۰۹، ايدز باعث مرگ ۳۰ ميليون نفر شده است.[۶] تا سال ۲۰۱۰، حدوداً ۳۴ ميليون نفر به ايدز مبتلا بودهاند.[۷] ايدز به عنوان همهگيري جهاني شناخته ميشود كه در حال حاضر حوزه شيوع آن بسيار وسيع و در حال گسترش است.[۸]
ايدز تأثير بسيار زيادي بر روي جوامع داشتهاست، چه به عنوان يك بيماري و چه به عنوان عاملي براي تبعيض. همچنين تاثيرات اقتصادي قابل توجهي داشته است. تصورهاي نادرست بسياري در رابطه با ايدز وجود دارد، براي مثال انتقال ايدز از طريق رابطههاي سطحي غيرجنسي. اين بيماري همچنين موضوع مجادله اديان شده است.
نوشتار اصلي: علائم و نشانههاي اچآيوي/ايدز
عفونت HIV داراي سه مرحله اصلي است: عفونت حاد، دوره نهفتگي و ايدز[۹][۱۰]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
دوره اوليه HIV، عفونت حاد HIV و يا سندرم حاد «رتروويروسي» ناميده ميشود.[۹][۱۱] بسياري از افراد ۲ تا ۴ هفته پس از در معرض قرار گرفتن اين بيماري، دچار بيماريهايي مانند شبه-آنفلوآنزا يا شبه-مونونوكلئوز ميشوند و برخي ديگر هم هيچ نشانه قابل توجهي در آنها ديده نميشود.[۱۲][۱۳] علائم در ۴۰ تا ۹۰ درصد موارد رخ ميدهد و معمولاً شامل تب، لنفادنوپاتي، فارنژيت، خارش پوست، سردرد و/يا زخم دهان و اندام تناسلي ميشود.[۱۱][۱۳] خارش پوست كه در ۲۰ تا ۵۰ درصد موارد رخ ميدهد، خود را بر روي بالاتنه نشان ميدهد و به شكل ماكولوپاپولر ميباشد.[۱۴] همچنين در اين مرحله برخي از افراد دچار عفونتهاي فرصتطلب ميشوند.[۱۱] ممكن است در دستگاه گوارش علائمي مانند تهوع، استفراغ و يا اسهال رخ دهد، و همچنين علائم عصبي نوروپاتي محيطي و يا سندرم گيلان باره نيز محتمل هستند.[۱۳] طول دوره اين علائم متفاوت است، اما معمولاً يك يا دو هفته ميباشد.[۱۳]
با توجه به اينكه اين علائم آنچنان خاص نيستند، اغلب به عنوان نشانههايي از عفونت HIV شناخته نميشوند. حتي مواردي كه توسط يك دكتر خانوادگي و يا يك بيمارستان ديده ميشود اغلب با بسياري از بيماريهاي شايع عفوني با علائمي مشترك با آن اشتباه ميشود. بنابراين شايسته است كه عفونت HIV در بيماراني كه داراي عوامل مستعدكننده هستند، مد نظر باشد.[۱۳]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
پس از علائم اوليه، بيمار وارد مرحلهاي به نام دوره نهفتگي يا HIV بينشانه يا HIV مزمن ميشود.[۱۰] اين مرحله از HIV ميتواند بدون هيچ گونه درماني از حدود سه سال[۱۵] تا بيش از ۲۰ سال[۱۶] (به طور متوسط حدود هشت سال)[۱۷] به طول بينجامد. اگرچه معمولاً در ابتداي بيماري هيچ علائمي مشاهده نميشود و يا علامتهاي خيلي كمي ديده ميشود، اما در نزديكي پايان اين مرحله بسياري از افراد دچار تب، كاهش وزن، مشكلات گوارشي و دردهاي عضلاني ميشوند.[۱۰] همچنين ۵۰ تا ۷۰ درصد از افراد دچار لنفادنوپاتي ماندگار ميشوند، بطوري كه چند گروه از غدد لنفاوي (به جز در كشاله ران) به مدت بيش از سه تا شش ماه بدون هيچ درد و به طور توجيهناپذيري بزرگ ميشود.[۹]
اگرچه بسياري از مبتلايان HIV-1، قابل تشخيص هستند و در صورت عدم درمان نهايتاً سير بيماري به ايدز منجر خواهد شد، ولي درصد كمي از آنها (حدود ۵٪) سطح بالاي سلولهاي CD4+ T خود را بدون هيچ درمان ضدويروسي تا بيش از ۵ سال حفظ ميكنند.[۱۳][۱۸] اين افراد به عنوان كنترلكنندههاي HIV طبقهبندي ميشوند، و آنهايي كه مقدار كم يا غيرقابل محسوسي از ويروس را بدون درمان ضدويروسي در بدن خود نگه ميدارند به عنوان «كنترل كنندگان ممتاز» يا «سركوبگران ممتاز» شناخته ميشوند.[۱۸]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
سندرم نقص ايمني اكتسابي (ايدز) زماني معني پيدا ميكند كه شمار سلولهاي CD4+ T به كمتر از ۲۰۰ سلول در هر ميكروليتر برسد و يا بيماريهاي خاص مرتبط با عفونت HIV رخ دهد.[۱۳] در غياب درمان، حدود نيمي از افراد مبتلا به HIV در عرض ده سال مبتلا به بيماري ايدز ميشوند.[۱۳] رايجترين وضعيتهايي كه هشداري بر وجود ايدز هستند پنوموني ناشي از پنوموسيستيس (۴۰٪)، نزاري به شكل سندرم اتلاف اچآيوي (۲۰٪) و كانديدياز مري ميباشند. ساير علائم شايع شامل عفونتهاي دستگاه تنفسي در يك دوره زماني معين ميشود.[۱۳]
عفونت فرصتطلب ممكن است توسط باكتري، ويروس، قارچ و انگل به وجود بيايد كه معمولاً توسط دستگاه ايمني بدن كنترل ميشود.[۱۹] اينكه كدام عفونت رخ ميدهد تا حدودي به اين بستگي دارد كه چه عواملي در محيط اطراف فرد قرار دارد.[۱۳] اين عفونت تقريباً ميتواند هر دستگاهي از بدن را تحت تأثير قرار دهد.[۲۰]
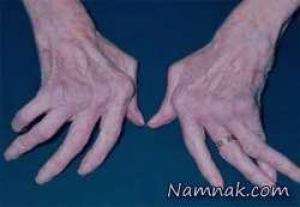
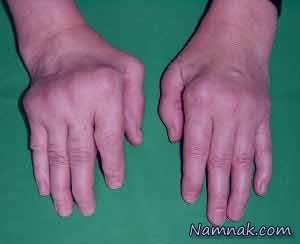
افراد مبتلا به ايدز خطر آلودگي به ويروسهاي سرطاني مختلفي را دارند از جمله: ساركوم كاپوزي، لنفوم بوركيت، لنفوم اوليه دستگاه عصبي مركزي، و سرطان گردن رحم.[۱۴] ساركوم كاپوزي، شايعترين سرطاني است كه در ۱۰ تا ۲۰ درصد از افراد مبتلا به HIV اتفاق ميافتد.[۲۱] پس از آن لنفوم شايعترين سرطان است و علت مرگ نزديك به ۱۶ درصد از افراد مبتلا به ايدز ميباشد و در ۳ تا ۴ درصد از موارد، اولين نشانه ايدز است. هر دوي اين سرطانها با ويروس هرپس ۸ انساني همراه هستند.[۲۱] خيلي اوقات مبتلايان به ايدز به دليل ارتباطي كه با ويروس پاپيلوم انساني (HPV) دارد، دچار سرطان گردن رحم ميشوند.[۲۱]
علاوه بر اين، آنها به طور مكرر دچار علائمي مانند تب طولاني، تعريق شبانه، تورم غدد لنفاوي، لرز، ضعف، و كاهش وزن ميشوند.[۲۲] اسهال يكي ديگر از علائم شايعي است كه ۹۰٪ از افراد مبتلا به ايدز دچار آن ميشوند.[۲۳]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
ميانگين احتمال انتقال HIV در هر عمل
بر اساس طريق انتقال از منبع سرايت
| طريق انتقال | احتمال سرايت |
| انتقال خون |
۹۰%[۲۴] |
| زايمان (فرزند) |
۲۵%[۲۵] |
| تزريق با سرنگ مشترك |
۰.۶۷%[۲۴] |
| فرو رفتن سرسوزن در بدن |
۰.۳۰%[۲۶] |
| رابطه جنسي مقعدي (دهنده)* |
۰.۰۴–۳.۰%[۲۷] |
| رابطه جنسي مقعدي (واردكننده)* |
۰.۰۳%[۲۸] |
| رابطه جنسي آلت-واژن (دهنده)* |
۰.۰۵–۰.۳%[۲۷][۲۹] |
| رابطه جنسي آلت-واژن (واردكننده)* |
۰.۰۱–۰.۳۸%[۲۷][۲۹] |
| رابطه جنسي دهاني (دهنده)*§ |
۰–۰.۰۴%[۲۷] |
| رابطه جنسي دهاني (واردكننده)*§ |
۰–۰.۰۰۵%[۳۰] |
* با فرض عدم استفاده از كاندوم
§ منبع به رابطه جنسي دهاني
انجام شده روي يك مرد اشاره دارد |
HIV از سه طريق اصلي انتقال مييابد:
- تماس جنسي
- قرار گرفتن در معرض خون و يا بافت آلوده
- از مادر به فرزند در دوران بارداري، زايمان، يا تغذيه با شير مادر (كه با نام انتقال عمودي شناخته ميشود)[۲]
هيچ گونه خطر انتقال از طريق ويروس مدفوع، ترشحات بيني، بزاق، خلط، عرق، اشك، ادرار، يا استفراغ وجود ندارد مگر اينكه با خون آلوده شده باشند.[۲۶]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
شايعترين حالت انتقال HIV از طريق تماس جنسي با فرد آلودهاست.[۲] اكثر موارد انتقال HIV در سراسر دنيا از طريق تماس با جنس مخالف رخ ميدهد. با اين حال، شكل انتقال در هر كشور متفاوت است.[۲] در ايالات متحده، از سال ۲۰۰۹، بيشتر انتقالهاي جنسي در مردان همجنسگرا رخ داده است،[۲] كه ۶۴٪ از تمام موارد مشاهده شده را شامل ميشود.[۳۱]
در مورد تماس محافظت نشده با جنس مخالف، تخمين خطر انتقال HIV در هر عمل جنسي در كشورهاي كم درآمد چهار تا ده برابر بيشتر نسبت به كشورهاي با درآمد بالا است.[۳۲] در كشورهاي با درآمد كم، خطر ابتلاء از زن به مرد انتقال به ۰٫۳۸٪ در هر بار نزديكي و از مرد به زن ۰٫۳۰٪ در هر بار نزديكي تخمين زده شدهاست. اين تخمين براي كشورهاي با درآمد بالا، ۰٫۰۴٪ در هر بار نزديكي براي انتقال از زن به مرد و ۰٫۰۸٪ در هر بار نزديكي از مرد به زن ميباشد.[۳۲] خطر انتقال از مقاربت مقعد بيشتر است، و ۱٫۴ تا ۱٫۷ درصد در هر بار نزديكي با جنس مخالف يا موافق تخمين زده شدهاست.[۳۲] اگرچه خطر ابتلاء از طريق آميزش جنسي دهاني نسبتاً كم است، اما اين احتمال وجود دارد.[۳۳] خطر انتقال از طريق رابطه دهاني «نزديك به صفر» توصيف شده است،[۳۴] اگر چه چند موردي گزارش شدهاست.[۳۵] خطر ابتلاء از طريق ******** دهاني صفر تا ۰٫۰۴ درصد تخمين زده شدهاست.[۳۶] در محيطهايي عمومي مانند روسپيها، خطر انتقال از زن به مرد ۲٫۴٪ در هر بار نزديكي و از مرد به زن ۰٫۰۸ درصد در هر بار نزديكي تخمين زده شدهاست.[۳۲]
خطر انتقال در حضور بيماريهاي آميزشي[۳۷] و زخم تناسلي[۳۲] افزايش مييابد. به نظر ميرسد زخم تناسلي خطر ابتلاء را تا حدود پنج برابر افزايش ميدهد.[۳۲] بيماريهاي مقاربتي ديگر مانند سوزاك، كلاميديا، تريكومونا، و واژينوز باكتريال، به نسبت كمتري خطر انتقال را افزايش ميدهند.[۳۶]
بار ويروسي از فرد آلوده نيز عامل مهمي است كه در انتقال از طريق تماس جنسي (و همچنين از طريق مادر به فرزند) نقش دارد.[۳۸] در طول ۲٫۵ ماه اول از عفونت، ميزان سرايت به دليل بار زياد ويروسي، ۱۲ برابر بيشتر است.[۳۶] در مراحل آخر عفونت فرد، ميزان انتقال در حدود هشت برابر بيشتر است.[۳۲]
رابطه جنسي خشن ميتواند يكي از عوامل مؤثر در افزايش خطر انتقال باشد.[۳۹] همچنين گفته ميشود تجاوز جنسي خطر انتقال HIV را افزايش ميدهد چرا كه در اين حالت به ندرت از كاندوم استفاده ميشود، آسيب فيزيكي واژن و يا مقعد محتمل است، و ممكن است خطر بيشتري براي انتقال همزمان عفونتهاي جنسي وجود داشته باشد.[۴۰]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
پوستر CDC از سال ۱۹۸۹ كه بر خطر انتقال ايدز در استفاده از مواد مخدر تأكيد دارد. نوشته: «اگر داري با مواد مخدر بازي ميكني… شايد داري با زندگي خودت هم بازي ميكني.»
دومين عامل شايع انتقال HIV، از طريق خون و فراوردههاي خوني است.[۲] از راههايي كه ممكن است اين بيماري توسط خون منتقل گردد ميتوان سرنگ مشترك در مواد مخدر تزريقي، زخم در اثر فرورفتن سرسوزن، انتقال خون آلوده و يا فراوردههاي خوني، و يا تزريقهايي كه با استفاده از تجهيزات پزشكي استريل نشده انجام ميشود را نام برد. خطر سرنگ مشترك در حين تزريق مواد مخدر بين ۰٫۶۳ و ۲٫۴ درصد و به طور متوسط ۰٫۸٪ در هر عمل ميباشد.[۴۱] خطر انتقال از فرورفتن سرسوزن يك فرد آلوده ۰٫۳٪ در هر عمل (حدود ۱ در ۳۳۳) و خطر آلودگي غشاء مخاطي به خون آلوده ۰٫۰۹٪ در هر عمل (حدود ۱ در ۱۰۰۰) تخمين زده ميشود.[۲۶] در ايالات متحده، مصرفكنندگان مواد مخدر تزريقي ۱۲٪ از مبتلايان به HIV در سال ۲۰۰۹ را تشكيل ميدادند[۳۱] و در برخي مناطق بيش از ۸۰٪ از افرادي كه تزريق مواد انجام ميدهد داراي HIV هستند.[۲]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
در ۹۳٪ موارد استفاده از خون آلوده در انتقال خون، انتقال عفونت خواهد بود.[۴۱] در كشورهاي توسعه يافته خطر ابتلاء به HIV از طريق انتقال خون بسيار پايين است (كمتر از يك در پانصد هزار) و در آنها آزمايش HIV بر روي خون اهدا كننده انجام ميشود.[۲] در انگليس، خطر انتقال يك در پنج ميليون گزارش شدهاست.[۴۲] با اين حال، در كشورهاي با درآمد پايين، تنها نيمي از خون مورد استفاده براي انتقال ممكن است به طور مناسب آزمايش شود (در سال ۲۰۰۸).[۴۳] تخمين زده شدهاست كه HIV در اين مناطق تا ۱۵٪ از طريق انتقال خون آلوده و فراوردههاي خوني سرايت مييابد، كه نمايانگر ۵٪ تا ۱۰٪ از عفونتهاي سرتاسر دنيا است.[۲][۴۴]
تزريق غيربهداشتي نقش مهمي در گسترش HIV در كشورهاي جنوب صحراي آفريقا دارد. در سال ۲۰۰۷، بين ۱۲ تا ۱۷ درصد از عفونتهاي اين منطقه به دليل استفاده از سرنگ نسبت داده شد.[۴۵] سازمان بهداشت جهاني خطر انتقال از طريق تزريق در آفريقا را ۱٫۲٪ تخمين زدهاست.[۴۵]
افرادي كه خالكوبي، سوراخكاري و زخمآرايي انجام ميدهند از لحاظ نظري در معرض خطر سرايت هستند، اما تاكنون هيچ مورد مستندي مشاهده نشدهاست.[۴۶] پشه و ساير حشرهها قادر به انتقال HIV نيستند.[۴۷]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
انتقال HIV از مادر به فرزند ميتواند در دوران بارداري، هنگام زايمان يا از راه شير مادر انجام شود.[۴۸][۴۹] اين راه سومين طريق شايع انتقال HIV در دنيا ميباشد.[۲] در صورت عدم درمان، خطر انتقال قبل يا در حين تولد حدود ۲۰ درصد و در كساني كه شير هم بدهند ۳۵ درصد است.[۴۸] در سال ۲۰۰۸، حدود ۹۰٪ موارد HIV كودكان ناشي از انتقال عمودي محاسبه شد.[۴۸] با درمان مناسب خطر ابتلاء به عفونت از مادر به فرزند ميتواند به حدود ۱٪ كاهش يابد.[۴۸] درمان از طريق پيشگيري شامل مصرف داروي ضد ويروسي توسط مادر در دوران بارداري و زايمان، عمل سزارين در زمان مناسب (و نه اضطراري)، عدم تغذيه شير مادر، و تجويز داروهاي ضد ويروسي به نوزاد ميشود.[۵۰] با اين حال بسياري از اين امكانات در كشورهاي در حال توسعه در دسترس نيست.[۵۰] اگر در دوران دندان آوردن، مواد غذايي به خون آلوده شود، ميتواند خطر انتقال را افزايش دهد.[۴۶]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
نوشتار اصلي: اچآيوي
نموداري كه در آن ساختار ويروس HIV نشان داده شده است
ويروس HIV عامل گسترهاي از بيماريها است كه با نام ايدز شناخته ميشوند. HIV نوعي ويروس پسگرد است كه عمدتاً به اجزاي دستگاه ايمني انسان مانند سلولهاي CD4+ T، درشتخوارها و سلولهاي دندريت سرايت ميكند و به صورت مستقيم يا غيرمستقيم سلولهاي CD4+ T را از بين ميبرد.[۵۱]
HIV عضوي از سرده ويروسهاي آهستهگستر،[۵۲] و بخشي از خانواده ويروسان پسگرد است.[۵۳] ويروسهاي آهستهگستر خصوصيات ريختشناسي و زيستشناسي مشترك بسياري دارند. گونههاي بسياري از پستانداران مبتلا به ويروس آهستهگستر ميشوند، كه مشخصاً دليل بيماريهاي طولانيمدت با دوره كمون طولاني هستند.[۵۴] ويروسهاي آهستهگستر به شكل تك رشته، حس مثبت، ويروس آراناي غلافدار منتقل ميشوند. پس از ورود به سلول هدف، ژنوم آراناي ويروس توسط آنزيم وارونويس ويروسي كه همراه با ژنوم ويروسي در ذرات ويروسي منتقل شده، به يك دياناي دو رشته استاندارد تبديل ميشود. سپس DNA ويروسي وارد هسته سلول ميشود و كل DNAهاي سلولي را توسط اينتگراز ويروسي فرا ميگيرد.[۵۵] وقتي فرا گرفته شد، ويروس ممكن است پنهان شود و اين به ويروس و سلولهاي ميزبانش اين امكان را ميدهد تا توسط دستگاه ايمني بدني شناسايي نشوند.[۵۶] همچنين اين ويروس ميتواند تكثير شود و ژنومهاي RNA جديدي توليد كند و پروتئينهاي ويروسي كه توسط سلول به عنوان هستههاي سلولي جديد شدهاند را در چرخهاي از نو پديدآورد.[۵۷]
دو ويروس نوع ايدز تاكنون مشخص شدهاست: HIV-1 و HIV-2.
HIV-1 ويروسي بود كه در ابتدا شناخته شد (و در ابتدا به عنوان LAV يا HTLV-III شناخته ميشد). هر چه بيشتر بدخيم باشد، بيشتر عفوني ميشود.[۵۸] عفونت ضعيفترHIV-2 در مقايسه با HIV-1 افرادي كه در معرض HIV-2 هستند كمتر مبتلا به HIV-2 ميشوند. از آنجا كه HIV-2 توانايي ضعيفي در انتقال دارد، تا حد زيادي محدود به آفريقاي غربي ميباشد.[۵۹]
اچآيوي، يا ويروس [نقص] ايمني و دفاع آدمي، ويروسي داراي پوشش، علاوه بر كپسيد، است كه اندازهاي برابر با ۱۲۵ نانومتر دارد و براي همانندسازي در گلبولهاي سفيد دستگاه ايمني بدن انسان مستقر ميشود.[۶۰]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
نتيجهٔ يك پژوهش علمي عمده و معتبر از سوي گروهي از پژوهشگران دانشگاه آكسفورد انگلستان نشان ميدهد كه ويروس اچآيوي در روند فرگشتي (تكاملي) خود، دچار دگرش و تحول شده و در مقايسه با گذشته، از ميزان خطر، مرگبار بودن و مسري بودن آن كاسته شدهاست. بر اساس اين مطالعه، ويروس اچآيوي در حال هماهنگي و تطبيق خود با دستگاه ايمني بدن انسان بوده و درجهٔ خطر آن در حال كاهش است. بر اساس گزارش منتشر شده از اين پژوهش، اكنون فاصلهٔ زماني بين آلودگي به ويروس و بروز بيماري ايدز بيشتر شدهاست و ممكن است تغييرات تكاملي ايجاد شده در ويروس اچآيوي به نتيجه بخشي اقدامات و تلاشها براي مهار همهگيري گسترده و گسترش ابتلاء به بيماري ايدز ياري رساند. به باور برخي ويروسشناسان، امكان دارد در ادامهٔ روند فرگشتي ويروس اچآيوي، در نهايت، اين ويروس بيخطر شود. پيامد تلاش دائمي ويروس براي تغيير به منظور پنهان ماندن در برابر سامانهٔ ايمني بدن انسان، كاهش توانايي تكثير ويروس است. از سوي ديگر، بنا بر يافتههاي اين پژوهش، داروهاي ضد ويروس در تضعيف و تحليل ويروس اچآيوي داراي سهم بودهاند؛ به اين شيوه كه اين داروها كه ابتدا به نمونههاي قويتر و پرخطرتر حمله كرده و آنها را از بين ميبرند، باعث ميشوند در فرايند انتخاب طبيعي (در اين مورد، صفت مطلوب براي زنده ماندن، ضعيف بودن است چرا كه داروها، ويروسهاي قويتر و بيماريزاتر را زودتر مورد حمله قرار ميدهند)، ويروسهاي ضعيفتر و ملايمتر باقي بمانند و تكثير شوند. البته اكنون، ضعيفترين نمونههاي ويروسي هم كاملاً خطرناك هستند.[۶۱]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
نوشتار اصلي: پاتوفيزيولوژي اچآيوي/ايدز
پس از ورود ويروس به بدن، يك دوره سريع تكثير ويروسي وجود داشته و منجر به بالا رفتن تعداد ويروس در خون اطراف خود خواهد شد. در طي عفونت اوليه، سطح HIV ممكن است به چند ميليون ذره ويروس در هر ميلي ليتر خون برسد.[۶۲] اين واكنش با كاهش قابل توجهي در تعداد سلولهاي در گردش CD4+ T همراه است. اين ويروس خوني حاد تقريباً همواره با فعاليت سلولهاي CD8+ T در ارتباط است كه سلولهاي آلوده به HIV را از بين ميبرد و سپس آنتيبادي توليد ميكند. به نظر ميرسد كه واكنش سلول CD8+ T در كنترل سطح ويروس مهم باشد، كه به اوج رسيده و سپس كاهش مييابد، تا شمار سلولهاي CD4+ T به مقدار قبل بازگردد. واكنش يك سلول CD8+ T سالم هر چند كه ويروس را از بين نميبرد اما باعث ميشود بيماري با سرعت كمتري پيشرفت كند و بهتر بتوان بيماري را شناسايي كرد.[۶۳]
ميكروگراف الكتروني اسكني از HIV-1، كه با رنگ سبز مشخص شده و از يك لنفوسيت كشت شده توليد شده است.
پاتوفيزيولوژي بيماري ايدز پيچيده است.[۶۴] در نهايت، HIV با به تحليل بردن سلولهاي CD4+ T منجر به ايدز شده و باعث تضعيف دستگاه ايمني بدن و عفونت فرصتطلب ميشود. وجود سلولهاي T براي واكنش ايمني ضروري است و بدون آنها، بدن نميتواند با عفونتها مقابله كند و يا سلولهاي سرطاني را از بين ببرد. عملكرد كاهش سلولهاي CD4+ T در وضعيت حاد و مزمن متفاوت است.[۶۵] در حين وضعيت حاد، سلولهاي HIV ناشي از سلولهاي عفوني تحليل رفته و كشته شده توسط سلولهاي سمي T، عامل كاهش سلولهاي CD4+ T هستند، اگر چه عامل ديگر ميتواند مرگ برنامهريزيشده ياخته باشد. در حين وضعيت مزمن، به نظر ميرسد كه عواقب ناشي از فعاليت كلي دستگاه ايمني بدن همراه با از دست دادن تدريجي توانايي دستگاه ايمني بدن براي توليد سلولهاي جديد T عامل كاهش تدريجي تعداد سلولهاي CD4+ T باشد.[۶۶] اگر چه علائم نقص دستگاه ايمني توسط ايدز تا چند سال بعد از عفونت در فرد ظاهر نخواهد شد، ولي كمبود سلولهاي CD4+ T در طول هفته اول عفونت، به خصوص در مخاط روده، كه منبع اكثريت لنفوسيتهاي موجود در بدن است، اتفاق ميافتد.[۶۷] دليل اصلي از دست رفتن سلولهاي مخاطي CD4+ T اين است كه اكثر سلولهاي مخاطي CD4+ T نشان دهنده پروتئين CCR5 هستند كه HIV از آنها براي دستيابي به سلولها استفاده ميكند، در حالي كه تنها بخش كوچكي از سلولهاي CD4+ T در جريان خون اين كار را انجام ميدهند.[۶۸]
ويروس HIV به دنبال CCR5 نشانگر CD4+ T ميگردد و آنها را از بين ميبرد.[۶۹] در نهايت، واكنش شديد دستگاه ايمني عفونت را كنترل ميكند و مرحله نهفتگي باليني آغاز ميگردد. سلولهاي CD4+ T در بافت مخاطي باقي ميمانند.[۶۹] تكثير مداوم HIV از وضعيت كلي فعاليت ايمني حاصل ميشود.[۷۰] فعاليت دستگاه ايمني كه نمايانگر افزايش فعاليت سلولهاي ايمني و التهاب سيتوكين است، از فعاليت چندين محصول ژن HIV و واكنش دستگاه ايمني به تكثير HIV حاصل ميشود. همچنين از كار افتادن دستگاه ايمني گوارشي به وسيله تكثير سلولهاي مخاطي CD4+ T در طي مرحله عفوني بيماري به اين موضوع مربوط ميشود.[۷۱]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
نوشتار اصلي: تشخيص اچآيوي/ايدز
نمودار عمومي رابطهٔ ميان نسخههاي HIV(تكثيرشده از ويروسها) و شمار CD4+ T با ميانگين زمان ابتلاء به HIV بدون مراقبت؛ هربيماري شخص ميتواند دوره را به قدر قابل توجهي تغيير دهد.
|
|
تعداد گويچههاي سفيد CD4+ T (سلول/ميليمتر مكعب) |
|
|
HIV RNA تكثيرشده بر ميليليتر پلاسما |
بيماري ايدز و HIV با توجه بروز علايم و نشانههاي بيمار، از طريق آزمايش و بررسي آن در آزمايشگاه تشخيص داده ميشود.[۱۱] آزمايش HIV به همه كساني كه در معرض خطر قرار دارند توصيه ميشود، كه شامل هر فردي كه مبتلا به هر نوع بيماري آميزشي است، ميشود.[۱۴] در بسياري از مناطق دنيا، يك سوم حاملان HIV زماني متوجه ميشوند كه در مرحله پيشرفتهاي از اين بيماري هستند و AIDS يا نقص شديد دستگاه ايمني آشكار ميشود.[۱۴]
پس از گذشت سه ماه (و گاه در برخي موارد نادر، حتي تا شش ماه) از رفتار پرخطر يا رويدادي كه مشكوك به انتقال ويروس به بدن فرد است، اگر نتيجهٔ آزمايش او منفي باشد، ميتوان به طور قطعي به عدم آلودگي او به ويروس اچآيوي اطمينان يافت. يعني بايد دو بار، يك بار سه ماه و بار ديگر شش ماه پس از رفتار پرخطر يا رويداد خطرزا، آزمايش داد تا نتيجهٔ منفي اطمينان آور باشد. هرچند آزمايش انجام شده سه ماه پس از رفتار يا رويداد پرخطر نيز تا حد زيادي اطمينان آور است. دربارهٔ اين ويژگي تشخيص اچآيوي/ايدز، مدت زمان سه يا ششماهه پس از آخرين رفتار يا رويداد پرخطر مد نظر است، يعني بايد رفتار پرخطر كنار گذاشته شود و رويداد پرخطر ديگري رخ ندهد و سه تا شش ماه پس از آخرين رفتار يا رويداد پرخطر، آزمايش انجام شود. مدت زماني را كه ويروس به بدن شخص وارد شده اما به دليل آن كه مقدار كافي پادتن در خون شخص ترشح نشده، نتايج آزمايش منفي است، اصطلاحاً دوره پنجره مينامند.[۷۲][۷۳][۷۴]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
به طور كلي براي تشخيص ابتلا به اچآيوي/ايدز، سه گروه اصلي آزمايش وجود دارد. اين سه نوع عبارتند از آزمون آنتيبادي (پادتن)، آزمون آنتيژن و آزمون سنجش مقدار. در آزمون آنتيبادي، وجود آنتيبادي يا پادتن توليد شده و ترشح شده در خون توسط گلبولهاي سفيد دستگاه ايمني بررسي ميشود. در آزمون آنتيژن، خون از نظر حضور خود ويروس مورد بررسي قرار ميگيرد. آزمايش آنتيبادي يا پادتن دو گونهٔ اصلي است كه عبارتند از «اليزا» (Elisa) و وسترن بلات (Western blot). اگر در آزمايش «اليزا»، نتيجهٔ مثبت بدست آيد، براي اطمينان و نتيجهٔ قطعي، بايد آزمون وسترن بلات هم انجام شود. در مجموعهٔ آزمايشهاي آنتيبادي، آزمايش سريع يا رپيد تست (Rapid test) نيز وجود دارد كه نتيجهٔ آن در ۱۰ تا ۲۰ دقيقه آماده ميشود و براي اطمينان، بايد دو بار انجام شود و يك نتيجهٔ مثبت يا منفي، دوبار به دست آيد. آزمايشهاي آنتيژن نيز دو گروه هستند: RT-PCR و P24. آزمايش «پيسيآر»، ژنوم ويروس در خون فرد را مورد بررسي قرار ميدهد و اندكي گرانتر است و امكان جواب كاذب نيز در آن وجود دارد.[۷۵][۷۶][۷۷]
در اكثر افراد آلوده به HIV، در طول سه تا دوازده هفته پس از عفونت اوليه، يك سري آنتيباديهاي خاص ايجاد ميگردد.[۱۳] تشخيص اوليه HIV قبل از تغيير آنتيبادي، با اندازهگيري اچآيوي-آراناي يا آنتيژن P24 انجام ميشود.[۱۳] نتايج مثبت به دست آمده توسط آنتيبادي يا آزمايش واكنش زنجيرهاي پليمراز (PCR)، توسط PCR و يا توسط آنتيبادي ديگري تأييد ميشوند.[۱۱]
آزمايش آنتيبادي در كودكان كمتر از ۱۸ ماه، به دليل وجود مداوم آنتيباديهاي مادري معمولاً نتيجه درستي نميدهد.[۷۸] بنابراين عفونت HIV تنها توسط آزمايش PCR مربوط به HIV RNA يا DNA و يا از طريق آزمايش آنتيبادي P24 قابل تشخيص است.[۱۱] در اكثر نقاط دنيا دسترسي به آزمايش PCR قابل اعتماد وجود ندارد و افراد بايد تا زماني صبر كنند كه علائم پيشرفت كند و يا سن كودك به اندازه كافي باشد و آزمايش آنتي بادي درستي نتيجه دهد.[۷۸] در كشورهاي جنوب صحراي آفريقا در بين سالهاي ۲۰۰۷ و ۲۰۰۹، بين ۳۰ تا ۷۰ درصد افراد، از وضعيت HIV خود آگاه بودهاند.[۷۹] در سال ۲۰۰۹، بين ۳٫۶ تا ۴۲ درصد مردان و زنان كشورهاي مختف جهان مورد آزمايش قرار گرفتند كه كمترين ميزان آزمايش (۳٫۶ درصد) متعلق به جمعيت مردان ماداگاسكار و بيشترين آن (۴۲ درصد) جمعيت متعلق به زنان لسوتو بوده است.[۷۹] اين ارقام نشان دهنده افزايش قابل توجهي نسبت به ده سال گذشتهاست.[۷۹]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
از دو طبقهبندي اصلي براي مرحلهبندي HIV و ايدز استفاده ميشود، يكي توسط سازمان بهداشت جهاني[۱۱] (WHO) و ديگر توسط مركز كنترل و پيشگيري بيماري[۸۰] (CDC). برنامه CDC بيشتر در كشورهاي توسعهيافته استفاده ميشود. از آنجا كه برنامه WHO احتياجي به آزمايش ندارد، بيشتر مناسب كشورهاي در حال توسعهاست كه با كمبود لوازم روبرو هستند. عليرغم تفاوتهاي كه اين دو با هم دارند، اما ميتواند هر دوي آنها را از لحاظ آماري مقايسه نمود.[۹][۱۱][۸۰]
سازمان بهداشت جهاني براي اولين بار در سال ۱۹۸۶ تعريفي براي ايدز ارائه نمود.[۱۱] از آن زمان به بعد، مرحلهبندي WHO براي چندين بار تغيير كرده و گسترش يافت، كه نسخهٔ اخير آن كه در سال ۲۰۰۷ منتشر شدهاست.[۱۱] ردهبندي مراحل تعيين شده توسط WHO به شكل زير است:
- عفونت اوليه HIV: كه يا بدون علامت است و يا همراه با سندرم حاد ويروسي است.[۱۱]
- مرحله ۱: عفونت HIV بدون علامت با تعداد سلولهاي CD4 بيش از ۵۰۰ در هر ميكروليتر. ممكن است شامل بزرگ شدن گرههاي لنفاوي نيز باشد.[۱۱]
- مرحله ۲: علائم خفيف كه ممكن است تغيير جزئي غشاء مخاطي و عود عفونت دستگاه تنفسي فوقاني را شامل شود و تعداد سلولهاي CD4 كمتر از ۵۰۰ در هر ميكروليتر است.[۱۱]
- مرحله ۳: علائم پيشرفته كه ممكن است شامل اسهال مزمن و غيرعادي براي بيش از يك ماه شود، به همراه عفونتهاي باكتريايي شديد از جمله سل ريوي و همچنين تعداد سلولهاي CD4 كمتر از ۳۵۰ در هر ميكروليتر.[۱۱]
- مرحله ۴ يا ايدز: علائم شديدي شامل توكسوپلاسموز مغز، كانديدياز مري، ناي، نايژه يا شش و ساركوم كاپوزي. تعداد سلولهاي CD4 به كمتر از ۲۰۰ در هر ميكروليتر ميرسد.[۱۱]
مركز كنترل و پيشگيري بيماري آمريكا نيز ايجاد يك سيستم طبقهبندي براي HIV ارائه نموده و آخرين بار آن را در سال ۲۰۰۸ به روز رساني كردهاست.[۸۰] در اين سيستم عفونت HIV بر اساس شمارش CD4 و علائم باليني ميباشد،[۸۰] عفونت را در سه مرحله توصيف ميكند:
- مرحله ۱: تعداد سلولهاي CD4 بيشتر از ۵۰۰ در هر ميكروليتر بدون هيچ علائمي از ايدز
- مرحله ۲: تعداد سلولهاي CD4 بين ۲۰۰ تا ۵۰۰ در هر ميكروليتر بدون هيچ علائمي از ايدز
- مرحله ۳: تعداد سلولهاي CD4 كمتر از ۲۰۰ در هر ميكروليتر يا وجود علائمي از ايدز
- نامعلوم: اگر اطلاعات كافي براي هر يك از مراحل فوق در دسترس باشد
اگر پس از درمان، تعداد سلولهاي CD4 خون به بيش از ۲۰۰ در هر ميكروليتر افزايش يابد و يا بيماري ديگري به جز ايدز احتمال رود و يا حتي درمان گردد هنوز هم تشخيص اينكه بيماري ايدز بوده باشد پابرجا خواهد بود.[۹]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
نوشتار اصلي: پيشگيري از اچآيوي/ايدز
كلينيك ايدز، مكلئود گنج، هند، ۲۰۱۰
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
استفاده هميشگي از كاندوم در طولاني مدت، حدوداً ۸۰ درصد خطر انتقال HIV را كاهش ميدهد.[۸۱] هنگامي كه از بين زن و مرد، يكي از طرفين مبتلا شود، در صورتي كه به طور مداوم از كاندوم استفاده شود، احتمال ابتلاء به HIV براي فرد غيرآلوده در هر سال زير ۱٪ است.[۸۲] برخي از شواهد نشان ميدهد كه كاندوم زنانه هم ميتواند در همان سطح محافظت كند.[۸۳] به نظر ميرسد استفاده از ژل واژينال حاوي تنوفووير بلافاصله قبل از رابطه جنسي، ميزان ابتلاء را تا حدود ۴۰ درصد در ميان زنان آفريقايي كاهش ميدهد.[۸۴] در مقابل، استفاده از اسپرمكش نونوكسينول-۹، به دليل ايجاد سوزش در واژن و «ركتوم» ميتواند خطر انتقال را افزايش دهد.[۸۵] ختنه در آفريقاي سياه، خطر ابتلاء به HIV توسط مردان دگرجنسگرا را بين ۳۸٪ و ۶۶٪ در بيش از ۲۴ ماه كاهش ميدهد.[۸۶] بر پايه اين مطالعات، سازمان جهاني بهداشت و UNAIDS، ختنه مرد را به عنوان يكي از روشهاي پيشگيري انتقال HIV از زن به مرد در سال ۲۰۰۷ توصيه كردهاند.[۸۷] در اين كه آيا اين كار باعث محافظت انتقال مرد به زن ميشود، مناقشه است.[۸۸][۸۹] و اين كه آيا به نفع كشورهاي توسعهيافته و در ميان مرداني كه با همجنس خود رابطه برقرار ميكنند است، نامشخص است.[۹۰][۹۱][۹۲] زناني كه مورد ختنه قرار ميگيرند، بيشتر در معرض خطر انتقال HIV قرار دارند.[۹۳]
به نظر نميرسد كه برنامههايي كه پرهيز جنسي را تشويق ميكنند بتوانند در مقابل خطر HIV مؤثر باشند.[۹۴] شواهد نشان ميدهند كه آموزش دوطرفه به همان اندازه ضعيف است.[۹۵] آموزش مسائل جنسي در مدارس ميتواند رفتار پرخطر را كاهش دهد.[۹۶] اقليت قابل توجهي از جوانان با اينكه نسبت به خطرات HIV و ايدز آگاه هستند، اما با اين حال همچنان دست به كارهايي ميزدند كه پرخطر محسوب ميشوند.[۹۷] مشخص نيست كه آيا درمان ساير بيماريهاي مقاربتي در پيشگيري از HIV مؤثر باشد يا خير.[۳۷]
پيش از در معرض قرار گرفتن
درمان زودهنگام افراد مبتلا به HIV با ضدويروس، تا ۹۶ درصد از سرايت شريك آنها جلوگيري ميكند.[۹۸][۹۹] پيشگيري پيش از در معرض قرارگرفتن با دوز معيني در روز از داروي تنوفووير به همراه يا بدون امتريسيتابين بر روي بعضي از گروهها مؤثر است: مرداني كه با مردان ديگر نزديكي دارند، زوجهايي كه يكي از آنها مبتلا به HIV است، و دگرجنسگراهاي جوان در آفريقا.[۸۴]
به نظر ميرسد اقدامات احتياطي جهاني در محيط مراقبتهاي بهداشتي بر روي كاهش خطر HIV مؤثر است.[۱۰۰] اعتياد به مواد مخدر تزريقي عامل مهم ديگري است و راهبردهاي كاهش آسيب مانند برنامه تعويض سرنگ و درمان جايگزين مواد مخدر ظاهراً در كاهش خطر انتقال مؤثر بودهاند.[۱۰۱]
ايدز چيست و تمام راه هاي انتقال آن از طريق دهان
پيشگيري پس از در معرض قرارگرفتن، دوره استفاده از آنتي «رتروويرال» (ضدويروس-آنتي «رتروويروس») است كه در طول ۴۸ تا ۷۲ ساعت پس از در معرض قرار گرفتن خون يا ترشحات تناسلي آلوده به HIV تجويز شده باشد.[۱۰۲][۱۰۳] استفاده از زيدوودين به تنهايي خطر ابتلاء به عفونت HIV از طريق تزريق سرنگ را تا پنج برابر كاهش ميدهد.[۱۰۳] اين درمان بعد ازتجاوز جنسي و هنگامي كه فرد متجاوز به عنوان مبتلا به HIV ش